بار، دسترسی، و نابرابری در بیماری کلیوی
Mar 13, 2022
مخاطب:joanna.jia@wecistanche.com/ واتساپ: 008618081934791
این مقاله در Kidney International جلد 95، صفحات 242-248، https://doi.org/10.1016/j.kint.2018.11.007، کمیته راهبری روز جهانی کلیه 2019 حق نسخه برداری منتشر شده است و همزمان در چندین مجله مقاله ها مفاهیم و جمله بندی یکسانی را پوشش می دهند، اما از نظر سبکی و املایی جزئی، جزئیات و طول نسخه مطابق با سبک هر مجله متفاوت هستند. هر یک از این نسخه ها ممکن است در استناد به این مقاله استفاده شود. توجه داشته باشید که همه نویسندگان به طور یکسان در مفهوم، آماده سازی و ویرایش دست نوشته مشارکت داشته اند.

سیستانچ می تواند به بیماری کلیوی کمک کند
خلاصه
بیماری کلیوییک مشکل بهداشت عمومی جهانی است که بیش از 750 میلیون نفر را در سراسر جهان تحت تاثیر قرار داده است. بار ازبیماری کلیویبه طور قابل توجهی در سراسر جهان متفاوت است، همانطور که تشخیص و درمان آن نیز متفاوت است. در بسیاری از محیطها، میزان بیماری کلیوی و ارائه مراقبت از آن توسط عوامل اجتماعی-اقتصادی، فرهنگی و سیاسی که منجر به نابرابریهای قابل توجهی میشود، تعریف میشود. روز جهانی کلیه 2019 فرصتی برای افزایش آگاهی در مورد بیماری کلیوی و برجسته کردن نابرابری در بار آن و وضعیت فعلی ظرفیت جهانی برای پیشگیری و مدیریت است. در اینجا، ما تاکید می کنیم که بسیاری از کشورها هنوز به تشخیص اولیه، نیروی کار نفرولوژی آموزش دیده، دسترسی جهانی به مراقبت های بهداشتی اولیه و درمان های جایگزین کلیه دسترسی ندارند. ما به نیاز به تقویت زیرساخت های اساسی برای خدمات مراقبت از کلیه برای تشخیص زودهنگام و مدیریت آسیب حاد کلیه اشاره می کنیمبیماری مزمن کلیویدر تمام کشورها و از رویکردهای عملگرایانه تر برای ارائه درمان های جایگزین کلیه حمایت می کنند. دستیابی به پوشش همگانی سلامت در سراسر جهان تا سال 2030 یکی از اهداف توسعه پایدار سازمان جهانی بهداشت است. در حالی که پوشش همگانی سلامت ممکن است شامل همه عناصر مراقبت از کلیه در همه کشورها نباشد، درک آنچه که برای یک کشور یا منطقه امکان پذیر و مهم است با تمرکز بر کاهش بار و پیامدهای ناشی از آنبیماری کلیویگام مهمی در جهت دستیابی به برابری سلامت کلیه خواهد بود.
واژههای کلیدی: آسیب حاد کلیه. مرحله پایانی بیماری کلیوی؛ سلامت جهانی؛ عدالت سلامت؛ عوامل اجتماعی تعیین کننده سلامت
مقدمه
بیماری کلیوییک مشکل بهداشت عمومی جهانی است که بیش از 750 میلیون نفر را در سراسر جهان تحت تاثیر قرار می دهد (1). بار ازبیماری کلیویبه طور قابل توجهی در سراسر جهان متفاوت است، همانطور که تشخیص و درمان آن نیز متفاوت است. اگرچه میزان و تأثیر بیماری کلیوی در کشورهای توسعه یافته بهتر تعریف شده است، شواهد در حال ظهور نشان می دهد که کشورهای در حال توسعه مشابه یا حتی بیشتر از آنبیماری کلیویبار (2).
در بسیاری از تنظیمات، نرخ ازبیماری کلیویو ارائه مراقبت از آن توسط عوامل اجتماعی-اقتصادی، فرهنگی و سیاسی تعریف می شود که منجر به نابرابری های قابل توجهی در بار بیماری، حتی در کشورهای توسعه یافته می شود (3). این تفاوت ها در سراسر طیف وجود داردبیماری کلیوی- از تلاش های پیشگیرانه برای جلوگیری از ایجاد آسیب حاد کلیه (AKI) یا بیماری مزمن کلیه (CKD)، تا غربالگریبیماری کلیویدر میان افراد در معرض خطر، دسترسی به مراقبت های فوق تخصصی و درمان نارسایی کلیه با درمان جایگزینی کلیه (RRT). روز جهانی کلیه 2019 فرصتی برای افزایش آگاهی در مورد بیماری کلیوی و برجسته کردن نابرابری در بار آن و وضعیت فعلی ظرفیت جهانی برای پیشگیری و مدیریت است. در این سرمقاله، ما این نابرابری ها را برجسته می کنیم و بر نقش سیاست های عمومی و ساختارهای سازمانی در رسیدگی به آنها تأکید می کنیم. ما فرصت هایی را برای بهبود درک خود از نابرابری ها ترسیم می کنیمبیماری کلیوی، بهترین راهها برای رسیدگی به آنها و چگونگی سادهسازی تلاشها برای دستیابی به برابری سلامت کلیه در سراسر جهان.

بار بیماری کلیوی
در دسترس بودن داده هایی که بار کامل را منعکس می کندبیماری کلیویبه دلیل جمع آوری داده ها و شیوه های نظارت محدود یا ناسازگار در سراسر جهان (جدول 1) (4) اساساً متفاوت است. در حالی که چندین کشور دارای سیستم های ملی جمع آوری داده ها هستند، به ویژه برای بیماری کلیوی مرحله نهایی (ESRD) (به عنوان مثال، سیستم داده های کلیه ایالات متحده، دیالیز و ثبت پیوند کلیه آمریکای لاتین، و ثبت دیالیز و پیوند کلیه استرالیا و نیوزلند)، با کیفیت بالا. دادههای مربوط به CKD غیر دیالیز محدود است و اغلب کیفیت دادههای ESRD در بین تنظیمات کاملاً متغیر است. این وضعیت در کشورهای کم درآمد نگران کننده است. به عنوان مثال، یک متاآنالیز 90 مطالعه در مورد بار بیماری مزمن کلیه که در سراسر آفریقا انجام شد، مطالعات بسیار کمی (تنها 3 درصد) با داده های قوی را نشان داد (5). تامین منابع کافی و نیروی کار برای ایجاد و نگهداری سیستم های نظارت (به عنوان مثال، برنامه های غربالگری و ثبت) ضروری است و نیاز به سرمایه گذاری قابل توجهی دارد (6). گنجاندن پارامترهای نظارتی بر بیماری کلیوی در برنامههای پیشگیری از بیماری مزمن موجود ممکن است تلاشهای جهانی را برای به دست آوردن اطلاعات با کیفیت بالا در مورد بار بیماری کلیوی و پیامدهای ناشی از آن افزایش دهد.
علاوه بر نیاز به سیستم های نظارت عملکردی، اهمیت جهانیبیماری کلیوی(از جمله AKI و CKD) هنوز به طور گسترده مورد تایید قرار نگرفته است و آن را به یک بیماری نادیده گرفته شده در دستور کار سیاست جهانی تبدیل می کند. به عنوان مثال، سازمان جهانی بهداشت (WHO) برنامه اقدام جهانی برای پیشگیری و کنترل
بیماریهای غیرواگیر (NCDs) (2013) بر بیماریهای قلبی عروقی، سرطان، بیماریهای مزمن تنفسی و دیابت تمرکز دارد، اما نهبیماری کلیوی، علیرغم تلاش های حمایتی توسط ذینفعان مربوطه مانند انجمن بین المللی نفرولوژی و فدراسیون بین المللی بنیادهای کلیه از طریق فعالیت هایی مانند روز جهانی کلیه. این وضعیت کاملاً نگران کننده است زیرا تخمین های بار جهانی بیماری
مطالعه در سال 2015 نشان داد که حدود 1.2 میلیون نفر در اثر بیماری مزمن کلیه جان خود را از دست دادند (7) و بیش از 2 میلیون نفر در سال 2010 به دلیل عدم دسترسی به دیالیز جان خود را از دست دادند. تخمین زده می شود که سالانه 1.7 میلیون نفر دیگر از AKI جان خود را از دست می دهند (8،9). بنابراین ممکن است کهبیماری کلیویممکن است بیش از 4 بیماری غیرواگیر اصلی که در برنامه اقدام فعلی NCD هدف قرار گرفته اند، منجر به مرگ و میر بیشتر شود.
عوامل خطر بیماری کلیوی
دادههای دهههای اخیر مجموعهای از عوامل ژنتیکی، محیطی، جمعیتشناختی و بالینی را با خطر ابتلا به بیماری مرتبط دانستهاند.بیماری کلیوی. بار جمعیتی بیماری کلیوی با عوامل اجتماعی تعریف شده در اکثر جوامع در سراسر جهان شناخته شده است. این پدیده در کشورهای با درآمد بالا، جایی که گروههای اقلیت نژادی/قومی و افراد دارای وضعیت اجتماعی و اقتصادی پایین بار زیادی از بیماری را حمل میکنند، بهتر ثبت شده است. داده های گسترده نشان داده است که اقلیت های نژادی و قومی (به عنوان مثال، آمریکایی های آفریقایی تبار در ایالات متحده، گروه های بومی در کانادا و استرالیا، هندوآسیایی ها در بریتانیا، و دیگران) به طور نامتناسبی تحت تاثیر پیشرفته و مترقی قرار دارند.بیماری کلیوی(10-12). ارتباط وضعیت اجتماعی-اقتصادی و خطر ابتلا به CKD پیشرونده و نارسایی نهایی کلیه نیز به خوبی توصیف شده است، با افرادی که دارای وضعیت اجتماعی-اقتصادی پایین تر هستند، بیشترین بار را تحمل می کنند (13،14).
کارهای اخیر انواع خطر آپولیپوپروتئین L1 (15،16) را با افزایش مرتبط دانسته استبیماری کلیویبار در میان افراد با اجداد آفریقایی در آمریکای مرکزی و جنوب شرقی مکزیک، نفروپاتی مزوآمریکایی (همچنین به عنوان CKD با علل ناشناخته شناخته می شود) به عنوان یک علت مهم بیماری کلیوی ظاهر شده است. در حالی که قرار گرفتن در معرض چندگانه به دلیل نقش بالقوه آنها در بیماری مزمن کلیه با علل ناشناخته مورد مطالعه قرار گرفته است، کم آبی مکرر و استرس گرمایی مخرج مشترک در اکثر موارد هستند (17). سایر عوامل خطر که ممکن است به راحتی قابل تغییر باشندبیماری کلیویو پیشرفت بیماری مزمن کلیه که به طور نامتناسبی بر گروه های آسیب دیده اجتماعی تأثیر می گذارد نیز شناسایی شده است، از جمله نرخ های متفاوت و ضعیف

کنترل عوامل خطر بالینی مانند دیابت و فشار خون بالا و همچنین رفتارهای سبک زندگی.
دیابت علت اصلی پیشرفته استبیماری کلیویدر سراسر جهان (18). در سال 2016، از هر 11 بزرگسال در سراسر جهان 1 نفر مبتلا به دیابت بود و بیش از 80 درصد در کشورهای با درآمد پایین و متوسط زندگی می کردند (19) که منابع برای مراقبت بهینه محدود است. همچنین تخمین زده می شود که فشار خون بالا 1 میلیارد نفر را در سراسر جهان تحت تاثیر قرار دهد (20) و دومین علت منتسب به CKD است (18). کنترل فشار خون بالا برای کند کردن پیشرفت بیماری مزمن کلیه و کاهش خطر مرگ و میر در میان افراد مبتلا یا بدون CKD مهم است. فشار خون بالا در بیش از 90 درصد افراد پیشرفته وجود داردبیماری کلیوی(18)، اما اقلیت های نژادی/قومی و افراد کم درآمد مبتلا به بیماری مزمن کلیه که در کشورهای با درآمد بالا زندگی می کنند، کنترل فشار خون ضعیف تری نسبت به همتایان دارای مزیت اجتماعی خود دارند (21).
رفتارهای سبک زندگی، از جمله الگوهای غذایی، به شدت تحت تأثیر وضعیت اجتماعی و اقتصادی است. در سال های اخیر، چندین الگوی غذایی سالم با پیامدهای مطلوب CKD مرتبط بوده است (22). افراد کم درآمد اغلب با موانعی برای تغذیه سالم روبرو هستند که ممکن است خطر ابتلا به آن را افزایش دهدبیماری کلیوی(23-25). افراد دارای وضعیت اجتماعی-اقتصادی پایین اغلب دچار ناامنی غذایی می شوند (یعنی دسترسی محدود به غذاهای مقرون به صرفه و مقرون به صرفه)، که یک عامل خطر برای CKD26 و پیشرفت به سمت نارسایی کلیه است (27). در کشورهای کم درآمد، ناامنی غذایی ممکن است به سوءتغذیه و گرسنگی منجر شود، که پیامدهایی برای فرد دارد و در مورد زنان در سنین باروری، میتواند منجر به وزن کم هنگام تولد و عواقب مرتبط با آن، از جمله CKD شود. 28). میزان سوءتغذیه در کشورهایی مانند هائیتی، نامیبیا و زامبیا به 35 درصد یا بیشتر می رسد (29). با این حال، در کشورهای با درآمد بالا، ناامنی غذایی با تغذیه بیش از حد همراه است و افراد مبتلا به ناامنی غذایی در معرض خطر افزایش اضافه وزن و چاقی هستند (30،31). علاوه بر این، ناامنی غذایی با چندین بیماری مرتبط با رژیم غذایی از جمله دیابت و فشار خون بالا مرتبط است.
آسیب حاد کلیه
AKI یک وضعیت ناشناخته است که تخمین زده میشود در 8 تا 16 درصد از پذیرشهای بیمارستانی رخ دهد (32) و اکنون به عنوان یک عامل خطر برای CKD شناخته شده است (33). نابرابری در خطر AKI نیز رایج است، که از یک الگوی مشابه در افراد مبتلا به CKD پیروی می کند
(34). AKI مربوط به نفروتوکسین ها، داروهای جایگزین (سنتی)، عوامل عفونی، و بستری شدن در بیمارستان و روش های مرتبط در کشورهای کم درآمد و با درآمد متوسط پایین تر مشخص است و به افزایش خطر مرگ و میر و بیماری مزمن کلیه در این شرایط کمک می کند.
(35). نکته مهم این است که اکثر موارد سالانه AKI در سراسر جهان (85 درصد از بیش از 13 میلیون مورد) در کشورهای کم درآمد و با درآمد متوسط پایین تجربه می شود که منجر به 1.4 میلیون مرگ می شود (36).

سیاست های بهداشتی و تامین مالی مراقبت از بیماری کلیوی
به دلیل ماهیت پیچیده و پرهزینه مراقبت از بیماری کلیوی، ارائه آن به شدت با سیاست های عمومی و وضعیت مالی هر کشور مرتبط است. برای مثال، تولید ناخالص داخلی با نسبت دیالیز به پیوند پایینتر همبستگی دارد که نشاندهنده نرخ بیشتر پیوند کلیه در کشورهایی که از نظر مالی دارای حلال هستند بیشتر است. در چندین کشور پردرآمد، مراقبت های بهداشتی همگانی توسط دولت ارائه می شود و شامل مراقبت های CKD و ESRD می شود. در کشورهای دیگر، مانند ایالات متحده، مراقبت ESRD به طور عمومی برای شهروندان تامین می شود. با این حال، درمان بهینه CKD و عوامل خطر آن ممکن است برای افراد فاقد بیمه درمانی قابل دسترسی نباشد، و مراقبت منظم از مهاجران غیرقانونی مبتلا به بیماری کلیوی پوشش داده نمی شود (37). در کشورهای کمدرآمد و با درآمد متوسط پایین، نه مراقبتهای CKD و نه مراقبتهای ESRD ممکن است به صورت عمومی تامین مالی نشود، و تلاشهای پیشگیری از بیماری مزمن کلیه اغلب محدود است. در چندین کشور از این قبیل، همکاریهای بین بخشهای دولتی و خصوصی برای تأمین بودجه RRT پدیدار شده است. به عنوان مثال، در کراچی، پاکستان، بیش از 25 سال است که برنامه دیالیز و پیوند کلیه از طریق بودجه مشترک جامعه و دولت وجود دارد (38).
در بسیاری از محیطها، افراد مبتلا به CKD پیشرفته که بودجه بخش دولتی یا خصوصی برای مراقبت ندارند یا بودجه محدودی ندارند، بار مالی قابلتوجهی بر دوش دارند. یک بررسی سیستماتیک از 260 مطالعه شامل بیماران از 30 کشور، چالشهای مهمی را شناسایی کرد، از جمله مراقبتهای پراکنده با مدت زمان نامشخص، تکیه بر مراقبتهای اورژانسی، و ترس از حوادث فاجعهبار زندگی به دلیل کاهش ظرفیت مالی برای مقاومت در برابر آنها (39). نویسندگان مطالعه دیگری که در مکزیک انجام شد دریافتند که بیماران و خانوادهها مجبورند ساختارهای مراقبتهای اجتماعی و بهداشتی متعددی را دنبال کنند، درباره درمانها و هزینهها مذاکره کنند، مراقبتهای بهداشتی خود را تأمین مالی کنند و اطلاعات بهداشتی را مدیریت کنند (40). چالش ها ممکن است برای خانواده های کودکان مبتلا به ESRD بیشتر باشد زیرا بسیاری از مناطق فاقد مراکز مراقبت اطفال واجد شرایط هستند.
سازمان و ساختارهای مراقبت از بیماری کلیوی
عدم شناخت و در نتیجه عدم وجود برنامه اقدام جهانی برایبیماری کلیویتا حدودی تفاوت قابل توجهی در ساختار و ظرفیت مراقبت از کلیه در سراسر جهان را توضیح می دهد. این وضعیت منجر به تغییرات در اولویت های دولت، بودجه مراقبت های بهداشتی، ساختارهای مراقبت و در دسترس بودن منابع انسانی شده است (41). تلاشهای حمایتی مؤثر و پایدار در سطوح جهانی، منطقهای و ملی مورد نیاز است تا بیماری کلیوی به رسمیت شناخته شود و در دستور کار سیاست جهانی قرار گیرد.
در سال 2017، انجمن بینالمللی نفرولوژی، دادههایی را در مورد ظرفیت ارائه مراقبتهای کلیوی در سطح کشور با استفاده از یک نظرسنجی، اطلس سلامت کلیوی جهانی (4) جمعآوری کرد که با اجزای سازنده یک سیستم بهداشتی سازمان بهداشت جهانی همسو بود. اطلس جهانی سلامت کلیه بر آگاهی محدود از این موضوع تاکید داردبیماری کلیویو پیامدهای آن و نابرابری های مداوم در منابع مورد نیاز برای مقابله با باربیماری کلیویسرتاسر جهان. به عنوان مثال، CKD تنها در 36 درصد از کشورهایی که در این نظرسنجی شرکت کردند، به عنوان اولویت مراقبت های بهداشتی توسط دولت شناخته شد. این اولویت با سطح درآمد رابطه معکوس داشت: بیماری مزمن کلیه در بیش از نیمی از کشورهای کم درآمد و با درآمد متوسط پایین، اما در کمتر از 30 درصد از کشورهای با درآمد متوسط بالا و پردرآمد، اولویت مراقبت های بهداشتی بود.
با توجه به ظرفیت و منابع برای مراقبت از کلیه، بسیاری از کشورها هنوز به تشخیص اولیه، نیروی کار نفرولوژی آموزش دیده، دسترسی جهانی به مراقبت های بهداشتی اولیه و فناوری های RRT دسترسی ندارند. کشورهای کم درآمد و با درآمد متوسط پایین، به ویژه در آفریقا، خدمات محدودی برای تشخیص، مدیریت و نظارت بر بیماری مزمن کلیه در سطح مراقبت های اولیه داشتند، با تنها 12 درصد اندازه گیری کراتینین سرم، از جمله نرخ تخمینی فیلتراسیون گلومرولی. بیست و نه درصد از کشورهای کم درآمد به آزمایش کیفی ادرار با استفاده از نوارهای آزمایش ادرار دسترسی داشتند. با این حال، هیچ کشور کم درآمدی به نسبت آلبومین به کراتینین ادرار یا اندازه گیری نسبت پروتئین به کراتینین ادرار در سطح مراقبت های اولیه دسترسی نداشت. در سراسر کشورهای جهان، در دسترس بودن خدمات در سطح مراقبت های ثانویه / ثالث به طور قابل توجهی بالاتر از سطح مراقبت های اولیه بود (شکل 1A و B) (4،42).
درمان های جایگزین کلیه
توزیع فناوری های RRT به طور گسترده ای متفاوت بود. در ظاهر، همه کشورها گزارش داده اند که خدمات همودیالیز طولانی مدت دارند و بیش از 90 درصد کشورها خدمات کوتاه مدت همودیالیز را گزارش کرده اند. با این حال، دسترسی و توزیع RRT در بین کشورها و مناطق بسیار ناعادلانه بود و اغلب مستلزم هزینههای غیرقانونی از جیب، به ویژه در مناطق کم درآمد بود. به عنوان مثال، بیش از 90 درصد از کشورهای با درآمد متوسط بالا و پردرآمد گزارش دادند که خدمات دیالیز صفاقی مزمن دارند، در حالی که این خدمات به ترتیب در 64 و 35 درصد از کشورهای کم درآمد و با درآمد متوسط پایین در دسترس بود. در مقایسه، دیالیز صفاقی حاد کمترین میزان دسترسی را در همه کشورها داشت. بیش از 90 درصد از کشورهای با درآمد متوسط و با درآمد بالا گزارش داده اند که خدمات پیوند کلیه را ارائه کرده اند که بیش از 85 درصد از این کشورها اهداکنندگان زنده و متوفی را به عنوان منبع عضو گزارش کرده اند. همانطور که انتظار می رفت، کشورهای کم درآمد کمترین دسترسی به خدمات پیوند کلیه را داشتند و تنها 12 درصد در دسترس بودن را گزارش کردند و اهداکنندگان زنده تنها منبع بودند.
نیروی کار برای مراقبت از کلیه
تنوع بین المللی قابل توجهی نیز در توزیع نیروی کار مراقبت از کلیه، به ویژه نفرولوژیست ها مشاهده شد. کمترین تراکم (O5 نفرولوژیست در هر میلیون جمعیت) در کشورهای کم درآمد بسیار رایج بود، در حالی که بیشترین تراکم (415 نفرولوژیست در هر میلیون جمعیت) عمدتاً در کشورهای با درآمد بالا گزارش شد (شکل 2) (4،43،44). اکثر کشورها نفرولوژیست ها را به عنوان مسئول اصلی مراقبت های CKD و AKI گزارش کردند. پزشکان مراقبت های اولیه مسئولیت بیشتری نسبت به مراقبت از CKD داشتند، زیرا 64 درصد از کشورها گزارش دادند که پزشکان مراقبت های اولیه مسئولیت اصلی مراقبت از CKD را بر عهده دارند و 35 درصد نیز گزارش دادند که آنها مسئول مراقبت های AKI هستند. متخصصان مراقبت های ویژه عمدتاً در 75 درصد کشورها مسئول AKI بودند، احتمالاً زیرا AKI معمولاً در بیمارستان ها درمان می شود. با این حال، تنها 45 درصد از کشورهای کم درآمد گزارش کردند که متخصصان مراقبت های ویژه در درجه اول مسئول AKI هستند، در مقایسه با 90 درصد از کشورهای با درآمد بالا. این اختلاف ممکن است به دلیل کمبود عمومی متخصصان مراقبت های ویژه در کشورهای کم درآمد باشد.
تعداد مناسب نفرولوژیست ها در یک کشور به عوامل زیادی از جمله نیاز، اولویت و منابع بستگی دارد و به همین دلیل استاندارد جهانی در مورد تراکم نفرولوژیست وجود ندارد. صرف نظر از این، تراکم پایین نشان داده شده در کشورهای کم درآمد نیاز به نگرانی دارد زیرا نفرولوژیست ها برای ارائه رهبری در این زمینه ضروری هستند.بیماری کلیویمراقبت، و فقدان نفرولوژیست ممکن است منجر به پیامدهای نامطلوب برای سیاست و عمل شود. با این حال، بسیار دلگرم کننده است که تعداد نفرولوژیست ها و نوروپاتولوژیست ها در کشورهای کم درآمد و با درآمد متوسط پایین در حال افزایش است، تا حدی به لطف برنامه های فلوشیپ حمایت شده توسط سازمان های نفرولوژی بین المللی (45). مهم است که توجه داشته باشید که نقش یک نفرولوژیست ممکن است بسته به نحوه ساختار سیستم مراقبت های بهداشتی متفاوت باشد. آمار تراکم صرفاً تعداد نفرولوژیست ها در هر میلیون جمعیت را نشان می دهد و کفایت پاسخگویی به نیازهای جمعیت یا کیفیت مراقبت را نشان نمی دهد که بستگی به حجم بیماران دارد.بیماری کلیویو سایر پشتیبانی نیروی کار (به عنوان مثال، در دسترس بودن تیم های چند رشته ای).
برای سایر ارائه دهندگان مراقبت ضروری برای مراقبت از کلیه، تغییرات بین المللی در توزیع (در دسترس بودن و کفایت) وجود دارد. به طور کلی، کمبود ارائهدهنده برای پاتولوژیستهای کلیوی، هماهنگکنندههای دسترسی عروقی، و متخصصان تغذیه (بهترتیب با 86، 81 و 78 درصد از کشورها کمبود را گزارش کردند)، و کمبودها در کشورهای کمدرآمد شایعتر بود. تعداد کمی از کشورها (35 درصد) کمبود تکنسین های آزمایشگاهی را گزارش کردند. این اطلاعات تنوع بین و درون منطقه ای قابل توجهی را در ظرفیت فعلی مراقبت از کلیه در سراسر جهان برجسته می کند. شکاف های مهمی در آگاهی، خدمات، نیروی کار و ظرفیت برای ارائه بهینه مراقبت شناسایی شد.
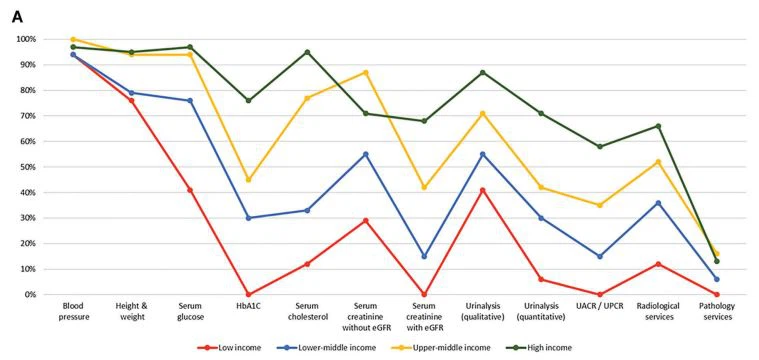
شکل 1. خدمات مراقبت های بهداشتی برای شناسایی و مدیریت مزمنبیماری کلیویبر اساس سطح درآمد کشور (الف) مراقبت های اولیه (به عنوان مثال، امکانات بهداشتی اولیه در سطوح جامعه [به عنوان مثال، درمانگاه ها، درمانگاه ها، و بیمارستان های محلی کوچک]). (ب) مراقبت های ثانویه/تخصصی (یعنی امکانات بهداشتی در سطحی بالاتر از مراقبت های اولیه [به عنوان مثال، کلینیک ها، بیمارستان ها، و مراکز دانشگاهی]). eGFR: نرخ فیلتراسیون گلومرولی تخمینی. HbA1C: هموگلوبین گلیکوزیله؛ UACR: نسبت آلبومین به کراتینین ادرار. UPCR: نسبت پروتئین ادرار به کراتینین. داده های بلو و همکاران (4) و Htay و همکاران. (42)
در بسیاری از کشورها و مناطق (4). این یافته ها پیامدهایی برای توسعه سیاست در مورد ایجاد برنامه های مراقبت از کلیه قوی، به ویژه برای کشورهای کم درآمد و با درآمد متوسط پایین دارد (46). بنابراین، اطلس جهانی سلامت کلیه، درک پایه ای از جایگاه کشورها و مناطق در مورد چندین حوزه از سیستم بهداشتی ارائه کرده است، بنابراین امکان نظارت بر پیشرفت از طریق اجرای استراتژی های مختلف با هدف دستیابی به مراقبت عادلانه و با کیفیت برای بسیاری از بیماران را فراهم می کند.بیماری کلیویسرتاسر جهان.
چگونه می توان از این اطلاعات برای کاهش موانع موجود برای مراقبت از کلیه استفاده کرد؟ اول، زیرساخت های اساسی برای خدمات باید در سطح مراقبت های اولیه تقویت شود
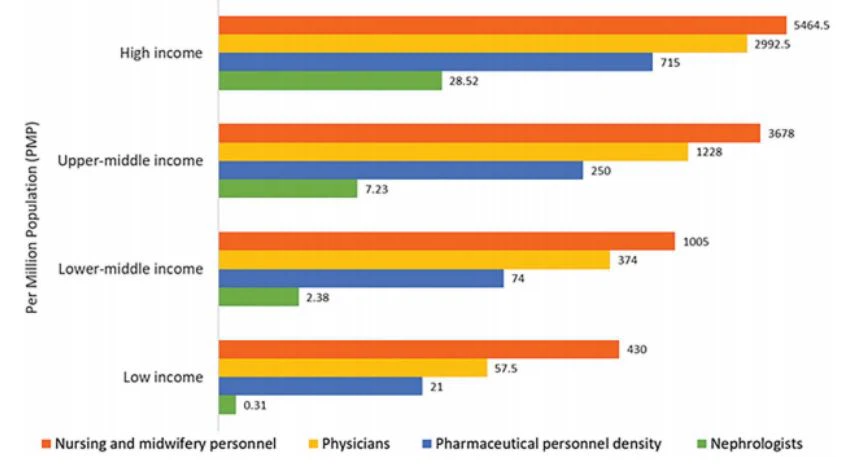
شکل 2. در دسترس بودن نفرولوژیست (تراکم در هر میلیون جمعیت) در مقایسه با پزشک، پرستار و پرسنل داروسازی
در دسترس بودن بر اساس سطح درآمد کشور پرسنل داروسازی شامل داروسازان، دستیاران داروسازی و تکنسین های داروسازی است. پرسنل پرستاری و مامایی شامل پرستاران حرفه ای، ماماهای حرفه ای، پرستاران کمکی، ماماهای کمکی، پرستاران ثبت نام شده، ماماهای ثبت نام شده و مشاغل مرتبط مانند پرستاران دندانپزشکی هستند. یک مقیاس لگاریتمی برای محور x [log(x به اضافه 1)] به دلیل گستره بزرگ در چگالی ارائهدهنده استفاده شد. داده های بلو و همکاران (4)، عثمان و همکاران. (43)، و سازمان بهداشت جهانی (برای پرسنل داروسازی: http://apps.who.int/gho/data/view.main.PHARMS و http://apps.who.int/gho/data/node. main-amro.HWF? lang=en، برای پرسنل پرستاری و مامایی: http://apps.who.int/gho/data/view.main.NURSES، برای پزشکان: http://apps.who .int/gho/ data/view.main.92000) (44).
برای تشخیص زودهنگام و مدیریت AKI و CKD در تمام کشورها (46). دوم، اگرچه مراقبت بهینه از کلیه بدیهی است که باید بر پیشگیری برای کاهش پیامدهای نامطلوب تأکید کندبیماری کلیویدر سطح جمعیت، کشورها (به ویژه کشورهای با درآمد کم و با درآمد متوسط پایین) باید همزمان برای اتخاذ رویکردهای عملگرایانه تر در ارائه RRT حمایت شوند. به عنوان مثال، دیالیز صفاقی حاد می تواند یک روش جذاب برای AKI باشد، زیرا این نوع دیالیز به اندازه همودیالیز موثر است، به زیرساخت های بسیار کمتری نیاز دارد و می تواند با محلول ها و کاتترهای سازگار با منابع محلی انجام شود (47). سوم، پیوند کلیه باید از طریق افزایش آگاهی مردم و رهبران سیاسی در سراسر کشورها تشویق شود، زیرا این روش از نظر بالینی بهینه RRT است و همچنین مقرون به صرفه است، مشروط بر اینکه هزینه های جراحی و داروی طولانی مدت و دنبال شود. از طریق بودجه عمومی (و/یا خصوصی) پایدار می شوند (48). در حال حاضر، بیشتر پیوند کلیه در کشورهای با درآمد بالا انجام می شود که بخشی از آن به دلیل کمبود منابع و دانش در کشورهای کم درآمد و با درآمد متوسط پایین و همچنین کمبود منابع است.
اقدامات فرهنگی و عدم وجود چارچوب های قانونی حاکم بر اهدای عضو (48).

نتیجه
افراد آسیب دیده اجتماعی بار نامتناسبی را تجربه می کنندبیماری کلیویدر سراسر جهان. ارائه و ارائه مراقبت از کلیه در سراسر جهان بسیار متفاوت است. دستیابی به پوشش همگانی سلامت در سراسر جهان تا سال 2030 یکی از اهداف توسعه پایدار WHO است. اگرچه پوشش همگانی سلامت ممکن است شامل همه عناصر مراقبت از کلیه در همه کشورها نباشد (زیرا این معمولاً تابعی از عوامل سیاسی، اقتصادی و فرهنگی است)، درک آنچه برای یک کشور یا منطقه با تمرکز بر کاهش بار قابل انجام و مهم است. و عواقببیماری کلیویگام مهمی در جهت دستیابی به برابری سلامت کلیه خواهد بود.
قدردانی
نویسندگان از اطلس جهانی سلامت کلیه تشکر می کنند
تیم، M. Lunney، و MA Osman.
منابع
1. GBD 2015 DALYs و HALE همکاران. سالهای زندگی جهانی، منطقهای و ملی تعدیلشده با ناتوانی (DALYs) برای ۳۱۵ بیماری و آسیب و امید به زندگی سالم (HALE)، 1990-2015: تجزیه و تحلیل سیستماتیک برای مطالعه بار جهانی بیماری 2015. Lancet 2016; 388: 1603– 1658، DOI: 10.1016/S0140-6736(16)31460-X.
2. Hill NR، Fatoba ST، Oke JL، Hirst JA، O'Callaghan CA، Lasserson DS، و همکاران. شیوع جهانی مزمنبیماری کلیوی- مرور سیستماتیک و متاآنالیز. PLoS One 2016; 11: e0158765، DOI: 10.1371/journal.pone.0158765.
3. Crew DC، Liu Y، Boulware LE. نابرابری در بار، نتایج و مراقبت ازبیماری مزمن کلیوی. Curr Opin Nephrol Hypertens 2014; 23: 298-305، DOI: 10.1097/01.mnh. 0000444822.25991.f6.
4. Bello AK, Levin A, Tonelli M, Okpechi IG, Feehally J, Harris D, et al. اطلس جهانی سلامت کلیه: گزارشی توسط انجمن بین المللی نفرولوژی در مورد وضعیت فعلی سازمان و ساختارهای مراقبت از کلیه در سراسر جهان. https://www.theisn.org/images/ISN_advocacy/GKHA tlas_پیوند شده_Compressed1.pdf. منتشر شده در 2017. مشاهده شده در 22 آگوست 2018.
5. Stanifer JW، Jing B، Tolan S، Helmke N، Mukerjee R، Naicker S، و همکاران. اپیدمیولوژی بیماری مزمن کلیه در جنوب صحرای آفریقا: یک بررسی سیستماتیک و متاآنالیز. Lancet Glob Health 2014; 2: e174–e181، DOI: 10.1016/ S2214-109X(14)70002-6.
6. Davids MR, Eastwood JB, Selwood NH, Arogundade FA, Ashuntantang G, Benghanem Gharbi M, et al. ثبت کلیه برای آفریقا: مراحل اولیه Clin Kidney J 2016; 9: 162-167، DOI: 10.1093/kg/sfv122.
7. GBD 2015 مرگ و میر و علل مرگ همکاران. امید به زندگی جهانی، منطقه ای، و ملی، مرگ و میر ناشی از همه علل، و مرگ و میر با علت خاص برای 249 علت مرگ، 1980-2015: تجزیه و تحلیل سیستماتیک برای مطالعه بار جهانی بیماری 2015. Lancet. 2016; 388: 1459– 1544، DOI: 10.1016/S{13}}(16)31012-1.
8. Liyanage T، Ninomiya T، Jha V، Neal B، Patrice HM، Okpechi I، و همکاران. دسترسی جهانی به درمان برای مرحله نهاییبیماری کلیوی: بررسی سیستماتیک Lancet 2015; 385: 1975– 1982، DOI: 10.1016/S0140-6736(14)61601-9.
9. Mehta RL، Cerda J، Burdmann EA، Tonelli M، García-García G، Jha V، و همکاران. ابتکار انجمن بین المللی نفرولوژی 0by25 برای آسیب حاد کلیه (عدم مرگ قابل پیشگیری تا سال 2025): یک مورد حقوق بشر برای نفرولوژی. Lancet 2015; 385: 2616–2643، DOI: 10.1016/S{11}}(15)60126-X.
10. ساموئل SM، Palacios-Derflingher L، Tonelli M، Manns B، Crowshoe L، Ahmed SB، و همکاران. ارتباط بین قومیت ملل اول و پیشرفت به نارسایی کلیه با وجود و شدت آلبومینوری. CMAJ 2014; 186: E86–E94، DOI: 10.1503/cmaj.130776.
11. نیکلاس اس بی، کلانتر زاده ک، نوریس کی سی. نابرابری های نژادی دربیماری کلیوینتایج. سمین نفرول. 2013; 33: 409-415، DOI: 10.1016/j.semnephrol.2013.07.002.
12. Van den Beukel TO، de Goeij MC، Dekker FW، Siegert CE، Halbesma N; گروه مطالعاتی را آماده کنید. تفاوت در پیشرفت به ESRD بین بیماران سیاه پوست و سفیدپوست که مراقبت های پیش از دیالیز را در یک سیستم مراقبت بهداشتی جهانی دریافت می کنند. Clin J Am Soc Nephrol 2013; 8: 1540– 1547، DOI: 10.2215/ CJN.10761012.
13. Crew DC، Gutierrez OM، Fedewa SA، Luthi JC، Shoham D، Judd SE، و همکاران. درآمد کم، فقر جامعه و خطر ابتلا به بیماری کلیوی در مرحله نهایی. BMC Nephrol 2014; 15: 192، DOI: 10.1186/1471-2369-15-192.
14. Garrity BH، Kramer H، Velanki K، Leehey D، Brown J، Shoham DA. روندهای زمانی در ارتباط بروز ESRD با فقر سطح منطقه در جمعیت ایالات متحده. Hemodial Int 2016; 20: 78–83، DOI: 10.1111/hdi.12325.
15. پارسا A، Kao WH، Xie D، Astor BC، Li M، Hsu CY، و همکاران. انواع خطر APOL1، نژاد، و پیشرفت مزمنبیماری کلیوی. N Engl J Med 2013; 369: 2183–2196، doi: 10.1056/ NEJMoa1310345.
16. Peralta CA، Bibbins-Domingo K، Vittinghoff E، Lin F، Fornage M، Kopp JB، و همکاران. تفاوت ژنوتیپ و نژاد APOL1 در آلبومینوری اتفاقی و کاهش عملکرد کلیه. J Am Soc Nephrol 2016; 27: 887–893، DOI: 10.1681/ASN.2015020124.
17. Correa-Rotter R. نفروپاتی مزوآمریکن یابیماری مزمن کلیویبا منشا ناشناخته در: García- García G, Agodoa LY, Norris KC, eds. بیماری مزمن کلیه در جمعیت های محروم. Cambridge, MA: Academic Press; 2017: 221-228.
18. Levin A، Stevens PE، Bilous RW، Coresh J، De Francisco ALM، De Jong PE، و همکاران. گروه کاری بیماری کلیه: بهبود نتایج جهانی (KDIGO). راهنمای عمل بالینی KDIGO 2012 برای ارزیابی و مدیریت بیماری مزمن کلیوی. Kidney Int Suppl 2013; 3: 1– 150، DOI: 10.1038/kisup.2012.73.
19. Chan JC، Gregg EW، Sargent J، Horton R. کاهش بار دیابت جهانی با اجرای راه حل ها و شناسایی شکاف ها: کمیسیون Lancet. Lancet 2016; 387: 1494- 1495، DOI: 10.1016/S0140-6736(16)30165-9.
20. Kearney PM، Whelton M، Reynolds K، Muntner P، Whelton PK، He J، و همکاران. بار جهانی فشار خون: تجزیه و تحلیل داده های جهانی Lancet 2005; 365: 217-223، DOI: 10.1016/ S{7}}(05)70151-3.
21. Plantinga LC، Miller ER 3rd، Stevens LA، Saran R، Messer K، Flowers N، و همکاران. کنترل فشار خون در افراد بدون و مبتلا به مزمنبیماری کلیوی: روندها و عوامل خطر ایالات متحده 1999-2006. فشار خون بالا 2009; 54: 47-56، DOI: 10.1161/HYPERTENSIONAHA.109.129841.
22. Banerjee T، Liu Y، Crew DC. الگوهای غذایی و پیشرفت CKD تصفیه خون 2016; 41: 117– 122، DOI: 10.1159/ 000441072.
23. جانسون AE، Boulware LE، Anderson CA، Chit-ua-aree T، Kahan K، Boyér LL، و همکاران. موانع درک شده و تسهیل کننده های استفاده از اصلاح رژیم غذایی برای پیشگیری از بیماری مزمن کلیه در میان آمریکایی های آفریقایی تبار با وضعیت اجتماعی و اقتصادی پایین: یک مطالعه کیفی. BMC Nephrol 2014; 15: 194، DOI: 10.1186/1471-2369- 15-194.
24. Crew DC، Kuczmarski MF، Miller ER 3rd، Zonderman AB، Evans MK، Powe NR. عادات غذایی، فقر و مزمنبیماری کلیویدر جمعیت شهری J Ren Nutr2015; 25: 103– 110، DOI: 10.1053/j.jrn.2014.07.008.
25. سوارز جی جی، ایساکووا تی، اندرسون CA، بولور LE، ولف ام، اسکیلا جی جی، و همکاران. دسترسی به غذا،بیماری مزمن کلیوی، و فشار خون بالا در ایالات متحده Am J Prev Med 2015; 49: 912–920، DOI: 10.1016/j.amepre.2015.07.017.
26. Crew DC، Kuczmarski MF، Grubbs V، Hedgeman E، Shahinian VB، Evans MK، و همکاران. تأثیر ناامنی غذایی بر مزمنبیماری کلیویدر آمریکایی های کم درآمد Am J Nephrol 2014; 39: 27–35، DOI: 10.1159/000357595.
27. Banerjee T، Crew DC، Wesson DE، Dharmarajan S، Saran R، Ríos Burrows N، و همکاران. ناامنی غذایی، CKD، و متعاقب آن ESRD در بزرگسالان ایالات متحده. Am J Kidney Dis 2017; 70: 38–47، DOI: 10.1053/j.ajkd.2016.10.035.
28. Piccoli GB، Alrukhaimi M، Liu ZH، Zakharova E، Levin A، کمیته راهبری روز جهانی کلیه. زنان و بیماری کلیوی: بازتابی در روز جهانی کلیه 2018. Kidney Int 2018; 93: 278-283، DOI: 10.1016/j.kint.2017.11.008.
29. سازمان خواربار و کشاورزی ملل متحد. نقشه گرسنگی فائو 2015. http://www.fao.org/3/a-i4674e. pdf. منتشر شده در 2015. مشاهده شده در 22 آگوست 2018.
30. شریف ز م، خور جی ال. چاقی و ناامنی غذایی خانوار: شواهدی از نمونه ای از خانواده های روستایی در مالزی Eur J Clin Nutr 2005; 59: 1049–1058، doi: 10.1038/sj.ejcn.1602210.
31. پاپکین بی ام. انتقال تغذیه ای معاصر: عوامل تعیین کننده رژیم غذایی و تأثیر آن بر ترکیب بدن Proc Nutr Soc 2011; 70: 82–91، DOI: 10.1017/S002966511000 3903.
32. Sawhney S, Marks A, Fluck N, Levin A, Prescott G, Black C, et al. پیامدهای میانمدت و بلندمدت بازماندگان آسیب حاد کلیه: یک مطالعه کوهورت مبتنی بر جمعیت بزرگ. Am J Kidney Dis 2017; 69: 18–28، DOI: 10.1053/ j.ajkd.2016.05.018.
33. هیونگ ام، استفیک دی، زیوین ک، گیلسپی بی دبلیو، بانرجی تی، هسو سی وای، و همکاران. الگوی بهبود آسیب حاد کلیه و خطر بعدی CKD: تجزیه و تحلیل داده های مدیریت سلامت جانبازان Am J Kidney Dis 2016; 67: 742-752، DOI: 10.1053/j.ajkd.2015.10.019.
34. Grams ME، Matsushita K، Sang Y، Estrella MM، Foster MC، Tin A، و همکاران. توضیح تفاوت نژادی در بروز AKI. J Am Soc Nephrol 2014; 25: 1834– 1841، DOI: 10.1681/ASN. 2013080867.
35. Luyckx VA، Tuttle KR، Garcia-Garcia G، Gharbi MB، Heerspink HJL، Johnson DW، و همکاران. کاهش عوامل خطر عمده برای مزمنبیماری کلیوی. Kidney Int Suppl 2017; 7: 71–87، DOI: 10.1016/j.kisu.2017.07.003.
36. Lewington AJ, Cerda J, Mehta RL. افزایش آگاهی در مورد آسیب حاد کلیه: چشم انداز جهانی یک قاتل خاموش Kidney Int 2013; 84: 457–467، DOI: 10.1038/ki. 2013.153.
37. سروانتس L، Tuot D، Raghavan R، Linas S، Zoucha J، Sweeney L، و همکاران. ارتباط همودیالیز فقط اورژانسی در مقابل استاندارد با مرگ و میر و استفاده از مراقبت های بهداشتی در میان مهاجران غیرقانونی مبتلا به بیماری کلیوی مرحله نهایی.
JAMA Intern Med 2018; 178: 188– 195، doi: 10.1001/ jamainternmed.2017.7039.
38. رضوي س.ا نقوي س.ظ ظفر م.ن.اختر س.ف. مدل پیوند کلیه در یک کشور کم منابع: تجربه ای از پاکستان Kidney Int Suppl 2013; 3: 236–240، DOI: 10.1038/kisup.2013.22.
39. Roberti J، Cummings A، Myall M، Harvey J، Lippitt K، Hunt K، و همکاران. کار یک بیمار بالغ بودن بابیماری مزمن کلیوی: مروری نظام مند مطالعات کیفی. BMJ Open 2018; 8: e023507، doi: 10.1136/bmjopen-2018-023507.
40. Kierans C، Padilla-Altamira C، Garcia-Garcia G، و همکاران. هنگامی که سیستم های بهداشتی موانعی برای مراقبت های بهداشتی هستند: چالش های پیش روی
توسط بیماران کلیوی مکزیکی بدون بیمه PLoS One. 2013; 8: e54380، DOI: 10.1371/journal.pone.0054380.
41. Murray CJ, Frenk J. چارچوبی برای ارزیابی عملکرد سیستم های سلامت. سازمان جهانی بهداشت گاو نر 2000; 78: 717-731.
42. Htay H، Alrukhaimi M، Ashuntantang GE، Bello AK، Bellorin- Font E، Gharbi MB، و همکاران. دسترسی جهانی بیماران مبتلا به بیماری کلیوی به فناوریها و داروها: یافتههای پروژه اطلس سلامت کلیوی جهانی. Kidney Int Suppl 2018; 8: 64–73، DOI: 10.1016/j.kisu.2017.10.010.
43. عثمان MA، آلروخیمی M، آشونتانانگ GE، Bellorin-Font E، Mohammed Benghanem Gharbi، Branko Braam، و همکاران. نیروی کار جهانی نفرولوژی: شکاف ها و فرصت ها به سمت یک سیستم مراقبت از کلیه پایدار Kidney Int Suppl 2018; 8: 52–63، DOI: 10.1016/j.kisu.2017.10.009.
44. سازمان بهداشت جهانی. نماهای شاخص رصدخانه جهانی بهداشت http://apps.who.int/gho/data/node.imr#ndx-P. دریافت شده در 22 آگوست 2018.
45. Harris DC, Dupuis S, Couser WG, Feehally J. آموزش نفرولوژیست ها از کشورهای در حال توسعه: آیا تأثیر مثبتی دارد؟ Kidney Int Suppl 2012; 2: 275–278، DOI: 10.1038/kisup.2012.32.
46. کوسر WG، Remuzzi G، Mendis S، Tonelli M. سهمبیماری مزمن کلیویبه بار جهانی بیماری های غیرواگیر عمده. Kidney Int 2011; 80: 1258– 1270، DOI: 10.1038/ki.2011.368.
47. Chionh CY، Soni SS، Finkelstein FO، Ronco C، Cruz DN. استفاده از دیالیز صفاقی در AKI: یک بررسی سیستماتیک Clin J Am Soc Nephrol 2013; 8: 1649-1660، DOI: 10.2215/CJN. 01540213.
48. Muralidharan A, White S. نیاز به پیوند کلیه در کشورهای با درآمد کم و متوسط در سال 2012: یک اپیدمی-
دیدگاه منطقی پیوند 2015; 99: 476–478، doi: 10.1097/TP.0000000000000657.
